كيف يمكن للذكاء الاصطناعي أن يُحدث نقلة نوعية في وزارة الصحة بدولة الكويت؟
من «السجلات الورقية» إلى «الرعاية الصحية الذكية»:

بقلم — م. محمد عباس
مسؤول إقليمي سابق لنظم المعلومات بالبنك الدولي والأمم المتحدة ومستشار الذكاء الاصطناعي
Moh148@gmail.com
الجزء الأول: البُعد المحلي — تقييم الواقع واستشراف المستقبل (1/3)
قطاع حيوي أمام تحوّل تاريخي
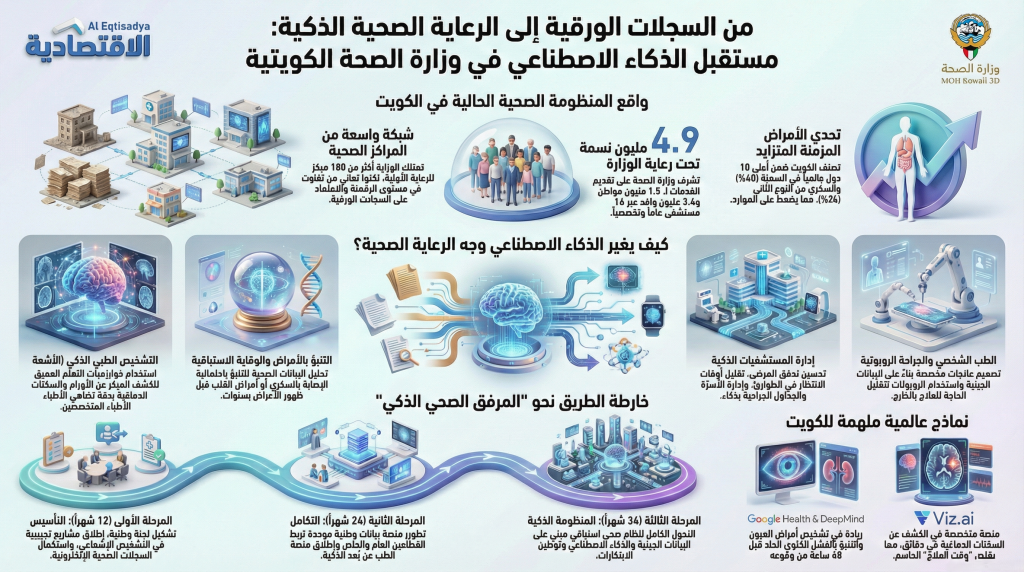
تُعدّ وزارة الصحة في دولة الكويت (MOH) من أكبر المؤسسات الحكومية وأكثرها حساسية واتصالاً بحياة المواطنين والمقيمين، إذ تتحمل مسؤولية توفير خدمات الرعاية الصحية لنحو 4.9 مليون نسمة يقيمون على أرض الكويت، منهم نحو 1.5 مليون مواطن كويتي وأكثر من 3.4 مليون من الوافدين. في بلدٍ يُقدّم فيه العلاج مجاناً لجميع مواطنيه، ويتحمل فيه القطاع العام العبء الأكبر من تقديم الخدمات الصحية، فإن كفاءة هذا القطاع ليست مجرد هدف إداري، بل ضرورة إنسانية ووطنية.
تأسست وزارة الصحة الكويتية في مراحل مبكرة من تاريخ الدولة الحديث، وشهدت توسعات هائلة واكبت التحولات الديموغرافية والوبائية المتسارعة. واليوم، تُشغّل الوزارة منظومة صحية شاملة تضم المستشفيات العامة والتخصصية، ومراكز الرعاية الصحية الأولية، ومراكز الطوارئ والإسعاف، إضافة إلى الإشراف التنظيمي على القطاع الصحي الخاص. إلا أن التحديات المتراكمة من ارتفاع معدلات الأمراض المزمنة، وتزايد الضغط على المرافق الصحية، والحاجة إلى رفع جودة الخدمات لتتوافق مع المعايير الدولية، تفرض ضرورة التحول نحو نماذج تشغيلية أكثر ذكاءً وكفاءة.
في هذا السياق، يبرز الذكاء الاصطناعي كرافعة استراتيجية قادرة على إعادة تعريف طريقة تقديم الرعاية الصحية في الكويت، من التشخيص إلى العلاج، ومن الوقاية إلى إدارة المستشفيات، ومن البحث العلمي إلى خدمة المرضى. ومن أجل فهم أعمق لهذا الملف وتأثيراته المتشعبة، نخصص هذه السلسلة من المقالات التحليلية المكونة من ثلاثة أجزاء:
الجزء الأول (هذا المقال): نركز فيه محلياً على وزارة الصحة في الكويت، لتقييم الوضع الراهن للمنظومة الصحية، واستعراض الفرص المتاحة لتوظيف الذكاء الاصطناعي في جميع مكونات القطاع الصحي العام والخاص.
الجزء الثاني: سننتقل فيه إلى البُعد الإقليمي، لرصد تجارب القطاع الصحي في دول مجلس التعاون الخليجي والمنطقة العربية في تبني تقنيات الذكاء الاصطناعي الصحي.
الجزء الثالث: سنختتم السلسلة بالبُعد الدولي، لاستقراء أفضل الممارسات العالمية ودراسات الحالة الرائدة في الذكاء الاصطناعي الصحي واستخلاص الدروس المستفادة.
الوضع الراهن: قراءة شاملة في المنظومة الصحية الكويتية
أولاً: المستشفيات العامة والتخصصية — أرقام ومؤشرات
تُشغّل وزارة الصحة الكويتية شبكة واسعة من المستشفيات الحكومية تضم نحو 16 مستشفى عاماً وتخصصياً، توفر ما يزيد عن 7,500 سرير مُرخّص، وهي موزعة على المحافظات الست للبلاد. من أبرز هذه المستشفيات: مستشفى مبارك الكبير التعليمي الذي يُعدّ المستشفى التعليمي الرئيسي المرتبط بكلية الطب في جامعة الكويت، ومستشفى الأميري العريق في قلب العاصمة، ومستشفى العدان في محافظة الأحمدي، ومستشفى الفروانية الذي يخدم أكبر تجمع سكاني في البلاد، ومستشفى الجهراء الذي يُغطي المحافظة الشمالية الواسعة، ومستشفى جابر الأحمد الذي يُعدّ أحد أكبر المستشفيات في منطقة الشرق الأوسط بسعة تتجاوز 1,168 سريراً ويضم مراكز تخصصية متقدمة.
إلى جانب هذه المستشفيات العامة، تُشغّل الوزارة مستشفيات تخصصية بارزة تشمل مستشفى الصباح الذي يضم مراكز تخصصية في أمراض الكلى والأعصاب، ومستشفى الأمراض الصدرية، ومستشفى الطب النفسي، ومستشفى ابن سينا للجراحات التخصصية، ومستشفى الولادة (الشعب) الذي يُعدّ من أكبر مستشفيات الولادة في المنطقة، ومركز الكويت لمكافحة السرطان الذي يُقدّم خدمات الأورام المتكاملة. تستقبل هذه المنظومة المستشفوية ملايين الزيارات سنوياً، وتُجري مئات الآلاف من العمليات الجراحية والإجراءات الطبية.
من التحديات الجوهرية التي تواجه المستشفيات الحكومية طول قوائم الانتظار في بعض التخصصات الدقيقة، ولا سيما جراحة القلب وجراحة العظام والأورام، والضغط الكبير على أقسام الطوارئ التي تستقبل حالات كان يمكن معالجتها في مراكز الرعاية الأولية، فضلاً عن التفاوت في مستوى التجهيزات التقنية بين المستشفيات الأحدث كمستشفى جابر الأحمد والمستشفيات الأقدم التي تحتاج إلى تحديث شامل.
ثانياً: مراكز الرعاية الصحية الأولية — خط الدفاع الأول
تُشكّل مراكز الرعاية الصحية الأولية العمود الفقري للمنظومة الصحية الوقائية والعلاجية في الكويت. تمتلك الوزارة شبكة واسعة تضم أكثر من 100 مركز صحي موزعة على جميع المناطق السكنية في المحافظات الست، وهي تُمثّل نقطة الاتصال الأولى بين المواطن والمنظومة الصحية. تُقدّم هذه المراكز خدمات شاملة تشمل الطب العام وطب الأسرة، وعيادات الأمراض المزمنة كالسكري وارتفاع ضغط الدم، وعيادات رعاية الأمومة والطفولة، وبرامج التطعيم الوطنية، والصحة المدرسية، وخدمات طب الأسنان الأساسية، فضلاً عن الصيدليات والمختبرات.
تستقبل هذه المراكز مجتمعة ملايين الزيارات سنوياً، وتُعدّ بوابة الإحالة إلى المستشفيات التخصصية. إلا أن التحديات التي تواجهها تشمل الاكتظاظ الشديد في بعض المراكز خاصة في المناطق ذات الكثافة السكانية العالية، وطول فترات انتظار المواعيد في العيادات التخصصية المُلحقة بهذه المراكز، والحاجة إلى تطوير آليات الفرز والتحويل لتكون أكثر كفاءة. كما أن مستوى الرقمنة في هذه المراكز يتفاوت بشكل ملحوظ، حيث لا تزال بعض العمليات تعتمد على السجلات الورقية أو أنظمة إلكترونية محدودة القدرات.
ثالثاً: القطاع الصحي الخاص — شريك متنامٍ
شهد القطاع الصحي الخاص في الكويت نمواً ملحوظاً خلال العقدين الماضيين، ويضم حالياً أكثر من 12 مستشفى خاصاً رئيسياً وعشرات المراكز الطبية التخصصية ومئات العيادات الخاصة. من أبرز المستشفيات الخاصة: مستشفى دار الشفاء، ومستشفى المواساة الجديد، ومستشفى الهادي، ومستشفى رويال حياة، ومستشفى طيبة، ومستشفى السلام الدولي. يُقدّم القطاع الخاص خدمات تتراوح من الرعاية الأولية إلى الجراحات المتقدمة، ويستقطب شريحة واسعة من المقيمين والمواطنين الباحثين عن خدمة أسرع أو تخصصات غير متوفرة في القطاع العام.
يُقدّر حجم سوق الرعاية الصحية الخاصة في الكويت بأكثر من 2.5 مليار دولار سنوياً، مع معدلات نمو سنوية تتراوح بين 5% و8%. وقد ساهم نظام التأمين الصحي الإلزامي للوافدين (عافية) في تعزيز دور القطاع الخاص كمُقدّم أساسي للخدمات الصحية لشريحة كبيرة من السكان. إلا أن التحديات تشمل التفاوت في معايير الجودة بين المنشآت الخاصة، والحاجة إلى رقابة تنظيمية أكثر صرامة، ومحدودية التكامل بين أنظمة المعلومات الصحية في القطاعين العام والخاص مما يُعيق التنسيق في رعاية المرضى.
رابعاً: المؤشرات الصحية والتصنيفات الدولية
تحتل الكويت مراتب متوسطة إلى جيدة في المؤشرات الصحية الدولية، مع تباين ملحوظ بين مختلف الأبعاد. في مؤشر الرعاية الصحية العالمي الصادر عن منظمة الصحة العالمية (WHO)، تحتل الكويت مرتبة متقدمة نسبياً بين الدول العربية لكنها تتأخر عن بعض نظيراتها الخليجية كالإمارات وقطر في عدد من المؤشرات النوعية. يبلغ معدل الإنفاق الصحي في الكويت نحو 5% إلى 6% من الناتج المحلي الإجمالي، وهو ما يُترجم إلى إنفاق كبير بالقيمة المطلقة نظراً لارتفاع الناتج المحلي الإجمالي للفرد.
من المؤشرات اللافتة أن الكويت تُسجّل معدلات مرتفعة عالمياً في انتشار الأمراض المزمنة غير المعدية، حيث تُصنّف ضمن أعلى عشر دول في العالم في معدلات السمنة (نحو 37% إلى 40% من البالغين يعانون من السمنة)، ومعدلات السكري من النوع الثاني (نحو 24% من السكان البالغين)، فضلاً عن ارتفاع معدلات ارتفاع ضغط الدم وأمراض القلب والشرايين. هذه المؤشرات تضع ضغوطاً هائلة على المنظومة الصحية وتُشكّل تحدياً استراتيجياً يتطلب تدخلات وقائية وعلاجية مبتكرة.
على صعيد الأداء المؤسسي، تُواجه الوزارة تحديات في مؤشرات كفاءة المستشفيات مثل متوسط مدة الإقامة في المستشفى، ومعدل إشغال الأسرّة، وأوقات الانتظار في أقسام الطوارئ، وهي مجالات يمكن للذكاء الاصطناعي أن يُحدث فيها تحسينات جوهرية.
في تصنيف Numbeo لمؤشر الرعاية الصحية لعام 2024، حصلت الكويت على درجات متوسطة مقارنة بدول أخرى في المنطقة، مع إشارات إيجابية بشأن جودة الكوادر الطبية وتوفر التجهيزات، لكن مع ملاحظات حول أوقات الانتظار وكفاءة النظام الإداري. أما في مؤشر Global Health Security الذي يقيس جاهزية الدول للأوبئة والطوارئ الصحية، فقد أظهرت تجربة جائحة كوفيد-19 أن الكويت تمتلك قدرات جيدة في الاستجابة الطارئة لكنها بحاجة إلى تعزيز قدراتها في المراقبة الوبائية الاستباقية والتحليل التنبؤي.
خامساً: البنية التحتية الرقمية الصحية
على صعيد الرقمنة الصحية، خطت الكويت خطوات ملموسة خلال السنوات الأخيرة، لا سيما بعد الدروس المستفادة من جائحة كوفيد-19 التي كشفت الحاجة الماسة إلى التحول الرقمي في القطاع الصحي. من أبرز المبادرات الرقمية القائمة:
نظام “داعم” (DAEM) للسجلات الصحية الإلكترونية الذي تعمل الوزارة على نشره تدريجياً في مرافقها الصحية لاستبدال السجلات الورقية بسجلات رقمية موحدة. كذلك أطلقت الوزارة تطبيق “سهل” وتطبيق “شلونك” للمتابعة الصحية، إضافة إلى بوابة إلكترونية لحجز المواعيد في مراكز الرعاية الأولية. كما ساهم مشروع المنصة الصحية الوطنية في بناء بنية تحتية لتبادل البيانات الصحية بين مرافق الوزارة.
إلا أن مستوى الرقمنة الفعلي لا يزال متفاوتاً بشكل كبير بين المرافق الصحية المختلفة. فبينما تمتلك المستشفيات الكبرى كمستشفى جابر الأحمد أنظمة معلومات متقدمة نسبياً، لا تزال بعض المراكز الصحية تعتمد على أنظمة قديمة أو سجلات ورقية. كما أن التكامل بين الأنظمة المعلوماتية للقطاعين العام والخاص يكاد يكون معدوماً، مما يعني أن السجل الصحي للمريض الواحد قد يكون مُجزّأً بين عدة مقدمي خدمة دون رابط إلكتروني. هذه الفجوة الرقمية تُمثّل تحدياً أساسياً يجب معالجته كشرط مسبق لأي تطبيق فعّال للذكاء الاصطناعي في القطاع الصحي.
الذكاء الاصطناعي: الرافعة الاستراتيجية لتحويل القطاع الصحي
كيف يمكن للذكاء الاصطناعي أن يخدم وزارة الصحة ومنظومتها؟
أولاً: التشخيص الطبي الذكي — الأشعة والمختبرات والأنسجة
يُعدّ التشخيص الطبي المدعوم بالذكاء الاصطناعي من أنضج التطبيقات وأكثرها جاهزية للتنفيذ الفوري. في مجال الأشعة التشخيصية (Radiology)، أصبحت خوارزميات التعلم العميق (Deep Learning) قادرة على تحليل صور الأشعة السينية والتصوير المقطعي (CT) والرنين المغناطيسي (MRI) بدقة تُضاهي وأحياناً تتفوق على أداء أطباء الأشعة المتخصصين في عدد من الحالات. هذه الأنظمة يمكنها الكشف المبكر عن أورام الرئة والثدي في صور الأشعة، وتحديد السكتات الدماغية في صور التصوير المقطعي خلال ثوانٍ معدودة، ورصد اعتلالات الشبكية السكرية في صور قاع العين.
في سياق الكويت، حيث تُسجّل معدلات مرتفعة من السكري وأمراض القلب والسرطان، فإن نشر أنظمة الذكاء الاصطناعي التشخيصية في مستشفيات الوزارة يمكن أن يُحقق فوائد هائلة من حيث سرعة التشخيص ودقته، وتقليل الضغط على أطباء الأشعة الذين يعانون من أعباء عمل مرتفعة، والكشف المبكر عن الأمراض مما يُحسّن فرص العلاج والنتائج الصحية بشكل جذري.
كما يمتد التشخيص الذكي إلى مجال علم الأمراض (Pathology) حيث يمكن لخوارزميات الذكاء الاصطناعي تحليل شرائح الأنسجة رقمياً للكشف عن الخلايا السرطانية وتصنيف الأورام بدقة عالية، وإلى مجال التحاليل المخبرية حيث يمكن للأنظمة الذكية رصد الأنماط غير الطبيعية في نتائج الفحوصات والتنبيه المبكر للأطباء.
ثانياً: التنبؤ بالأمراض والوقاية الاستباقية
تتجاوز قدرات الذكاء الاصطناعي مجال التشخيص إلى مجال أوسع وأكثر تأثيراً: التنبؤ بالأمراض قبل ظهور أعراضها. خوارزميات التعلم الآلي قادرة على تحليل البيانات الصحية التراكمية للمريض — من السجلات الطبية ونتائج الفحوصات الدورية والتاريخ العائلي وأنماط الحياة — لبناء نماذج تنبؤية تُحدد احتمالية إصابته بأمراض مزمنة كالسكري وأمراض القلب والسرطان قبل سنوات من ظهورها فعلياً.
في بلد كالكويت حيث تُشكّل الأمراض المزمنة غير المعدية العبء الأكبر على المنظومة الصحية، فإن هذه القدرة التنبؤية يمكن أن تُحوّل مقاربة الوزارة من نموذج “العلاج بعد المرض” إلى نموذج “الوقاية قبل المرض”. تخيّل نظاماً ذكياً يُراجع بيانات جميع المراجعين لمراكز الرعاية الأولية ويُحدد تلقائياً قائمة بالأشخاص الأكثر عرضة لتطوير مرض السكري خلال السنوات الخمس القادمة، مما يُتيح التدخل المبكر عبر برامج تعديل نمط الحياة والمتابعة المكثفة. هذا النهج وحده يمكن أن يُوفر مليارات الدنانير من تكاليف العلاج طويلة المدى ويُحسّن جودة حياة مئات الآلاف من السكان.
ثالثاً: إدارة المستشفيات الذكية وتحسين تدفق المرضى
تُعاني المستشفيات الحكومية في الكويت من تحديات تشغيلية كبيرة تتعلق بإدارة تدفق المرضى وتخصيص الموارد. الذكاء الاصطناعي يمكن أن يُحدث ثورة في هذا المجال عبر عدة تطبيقات محورية: التنبؤ بأعداد مراجعي أقسام الطوارئ لكل ساعة ويوم بدقة عالية بناءً على البيانات التاريخية والموسمية والأحداث الراهنة، مما يُتيح تخصيص الكوادر الطبية والتمريضية بالعدد الأمثل. كذلك تحسين جداول العمليات الجراحية عبر خوارزميات التخطيط الذكي التي تُراعي أولوية الحالات وتوفر الجراحين والتجهيزات وغرف العمليات. إضافة إلى إدارة الأسرّة بذكاء عبر التنبؤ بموعد خروج المرضى وتجهيز الأسرّة للحالات الجديدة بشكل استباقي، وتقليص أوقات الانتظار في العيادات الخارجية عبر أنظمة جدولة ذكية تُراعي التخصص ودرجة الاستعجال والتوزيع الجغرافي.
هذه التطبيقات يمكن أن تُسهم في تقليل أوقات انتظار المرضى بنسب كبيرة، ورفع معدل إشغال الأسرّة بكفاءة، وتحسين إنتاجية الكوادر الطبية، مما ينعكس إيجاباً على جودة الرعاية ورضا المرضى.
رابعاً: الطب عن بُعد المدعوم بالذكاء الاصطناعي
أثبتت جائحة كوفيد-19 أن الطب عن بُعد (Telemedicine) ليس رفاهية بل ضرورة. وقد أطلقت الكويت مبادرات أولية في هذا المجال خلال الجائحة، لكنها لم تتطور بعد إلى منظومة شاملة ومستدامة. الذكاء الاصطناعي يمكن أن يرتقي بالطب عن بُعد من مجرد “استشارة مرئية” إلى “عيادة افتراضية ذكية” حيث يقوم النظام بالفرز الأولي للأعراض وجمع البيانات الحيوية من أجهزة المراقبة المنزلية القابلة للارتداء (Wearables) وتحليلها فورياً، ثم تحويل المريض إلى التخصص المناسب أو تقديم توصيات فورية للحالات البسيطة.
هذا النموذج يمكن أن يُخفف الضغط الهائل على مراكز الرعاية الأولية وأقسام الطوارئ، ويُقدّم خدمة صحية على مدار الساعة خاصة للمرضى المزمنين وكبار السن الذين يحتاجون إلى متابعة مستمرة. كما يُتيح الوصول إلى خدمات التخصصات النادرة التي قد لا تتوفر في جميع مستشفيات الوزارة.
خامساً: اكتشاف الأدوية والطب الشخصي
يفتح الذكاء الاصطناعي آفاقاً جديدة في مجال البحث الدوائي والطب الشخصي (Personalized Medicine). خوارزميات التعلم العميق قادرة على تسريع عملية اكتشاف الأدوية من مراحلها الأولى عبر محاكاة التفاعلات الجزيئية وتحديد المركبات الواعدة بسرعة تفوق الطرق التقليدية بمراحل. وفي مجال الطب الشخصي، يمكن للذكاء الاصطناعي تحليل الجينوم والبيانات الصحية الشاملة للمريض لتحديد العلاج الأمثل لحالته الفردية، بدلاً من نهج “مقاس واحد يناسب الجميع”.
الكويت، بقاعدتها السكانية المحددة ومعدلات الأمراض الوراثية المعروفة (كفقر الدم المنجلي والثلاسيميا ومرض الكبد الأميلويدي)، يمكن أن تكون نموذجاً رائداً إقليمياً في تطبيقات الطب الشخصي المدعوم بالذكاء الاصطناعي، خاصة مع وجود بنك الكويت الوطني للدم ومشاريع قواعد البيانات الجينية التي يمكن أن تُشكّل أساساً لبرامج الطب الدقيق.
سادساً: الروبوتات الجراحية والمساعدة الذكية
الجراحة بمساعدة الروبوت ليست مستقبلاً بعيداً بل واقعاً تتبناه مستشفيات رائدة حول العالم. أنظمة مثل Da Vinci الجراحية تُستخدم بالفعل في آلاف المستشفيات عالمياً، والجيل الجديد من هذه الأنظمة يدمج الذكاء الاصطناعي لمساعدة الجراح في التخطيط واتخاذ القرارات أثناء العملية. في الكويت، حيث يتم إرسال مئات المرضى سنوياً للعلاج في الخارج بتكاليف باهظة تتحملها الدولة — يُقدّر الإنفاق على العلاج بالخارج بمئات الملايين من الدنانير سنوياً — فإن الاستثمار في تقنيات الجراحة الروبوتية الذكية يمكن أن يُقلّل الحاجة إلى الابتعاث العلاجي ويرفع مستوى الخدمات الجراحية محلياً.
سابعاً: المراقبة الوبائية والصحة العامة
أظهرت جائحة كوفيد-19 أهمية المراقبة الوبائية الاستباقية. أنظمة الذكاء الاصطناعي قادرة على تحليل بيانات متعددة المصادر — من سجلات المرضى ونتائج الفحوصات المخبرية وبيانات مبيعات الأدوية في الصيدليات ومؤشرات البحث على الإنترنت ومعطيات شبكات التواصل الاجتماعي — للكشف المبكر عن بؤر تفشٍّ وبائي قبل أن تُكتشف بالطرق التقليدية. كما يمكن لنماذج المحاكاة المدعومة بالذكاء الاصطناعي التنبؤ بمسار انتشار الأوبئة وتقييم فعالية تدابير الاحتواء المختلفة، مما يُتيح لصناع القرار اتخاذ إجراءات استباقية مبنية على الأدلة.
في مجال الصحة العامة الأوسع، يمكن للذكاء الاصطناعي تحليل الأنماط الوبائية الخاصة بالكويت وتحديد الفئات السكانية الأكثر عرضة للمخاطر الصحية، وتصميم حملات توعية مُوجّهة ومُخصصة بناءً على البيانات، مما يُعزز فعالية برامج الوقاية ويُحسّن المؤشرات الصحية الوطنية.
ثامناً: إدارة الأدوية وسلسلة الإمداد الصحي
تُنفق وزارة الصحة مبالغ ضخمة سنوياً على الأدوية والمستلزمات الطبية، وتُواجه تحديات متكررة تتعلق بنفاد بعض الأدوية الحيوية أو تراكم مخزون أدوية أخرى قريبة من انتهاء صلاحيتها. خوارزميات الذكاء الاصطناعي يمكنها تحسين إدارة سلسلة الإمداد الدوائي بشكل جذري عبر التنبؤ بالطلب على كل صنف دوائي بدقة عالية بناءً على الأنماط الموسمية والوبائية والديموغرافية، وتحسين مستويات المخزون لتقليل الهدر وضمان التوفر المستمر، ورصد التفاعلات الدوائية الخطيرة تلقائياً عند صرف الوصفات الطبية لحماية سلامة المرضى.
مبادرات قائمة وفرص واعدة
على الرغم من أن رحلة الذكاء الاصطناعي في القطاع الصحي الكويتي لا تزال في مراحلها المبكرة، إلا أن هناك مبادرات ومؤشرات إيجابية تستحق الرصد. مشروع مستشفى جابر الأحمد الذي يُعدّ من أحدث المستشفيات في المنطقة يتضمن بنية تحتية رقمية متقدمة يمكن أن تُشكّل منصة لتجريب تطبيقات الذكاء الاصطناعي. كما أن تأسيس الهيئة العامة للغذاء والتغذية واهتمام الدولة المتزايد بالصحة الوقائية يُتيح فرصاً لدمج أدوات التحليل الذكي في برامج الصحة العامة. إضافة إلى ذلك، فإن مشاريع الرقمنة الجارية كنظام “داعم” وتطبيقات الخدمات الصحية الإلكترونية تُرسي أساساً يمكن البناء عليه لتطبيقات ذكاء اصطناعي أكثر تقدماً.
على المستوى الأكاديمي، تضم كلية الطب في جامعة الكويت كوادر بحثية متميزة، ومعهد دسمان للسكري يُجري أبحاثاً متقدمة في مجال السكري والأمراض الأيضية، وهي قواعد يمكن الاستفادة منها لتطوير حلول ذكاء اصطناعي صحي مُصمّمة خصيصاً للسياق الكويتي.
نماذج عالمية مُلهمة: منصات الذكاء الاصطناعي الصحي المتخصصة
من بين الشركات العالمية الرائدة في مجال الذكاء الاصطناعي الصحي، تبرز عدة نماذج تستحق الدراسة لإمكانية استفادة الكويت منها:
Google Health / DeepMind Health: طوّرت شركة DeepMind (التابعة لمجموعة Alphabet) نماذج ذكاء اصطناعي حققت نتائج مبهرة في تشخيص أمراض العيون من صور الشبكية بدقة تُضاهي أفضل الأطباء المتخصصين، وفي التنبؤ بالفشل الكلوي الحاد قبل 48 ساعة من حدوثه. هذه التطبيقات تحمل قيمة خاصة للكويت نظراً لارتفاع معدلات اعتلال الشبكية السكري وأمراض الكلى المرتبطة بالسكري.
IBM Watson Health: على الرغم من التحديات التي واجهتها في بعض التطبيقات، إلا أن منصة Watson قدّمت حلولاً في مجال دعم القرار السريري وتحليل بيانات السجلات الصحية وإدارة صحة السكان، وهي مجالات ذات صلة مباشرة بتحديات المنظومة الصحية الكويتية.
Tempus: شركة أمريكية متخصصة في الطب الدقيق (Precision Medicine) تستخدم الذكاء الاصطناعي لتحليل البيانات الجينومية والسريرية لمرضى السرطان وتحديد خطط العلاج الأمثل لكل مريض. نظراً لأن السرطان يُعدّ من الأسباب الرئيسية للوفاة في الكويت، فإن هذا النوع من الحلول يمكن أن يُعزز قدرات مركز الكويت لمكافحة السرطان.
Viz.ai: منصة ذكاء اصطناعي متخصصة في التشخيص العصبي الطارئ، قادرة على تحليل صور التصوير المقطعي للدماغ والكشف عن السكتات الدماغية وانسداد الأوعية الكبيرة خلال دقائق وتنبيه فريق الأوعية الدموية فوراً، مما يُقلّص “الوقت حتى العلاج” الذي يُعدّ العامل الأكثر حسماً في نتائج مرضى السكتات الدماغية.
هذه النماذج تُقدّم أمثلة عملية لما يمكن أن تحققه وزارة الصحة من خلال الشراكة مع مزوّدي حلول الذكاء الاصطناعي الصحي المتخصصين. والفارق بين بناء حلول من الصفر والاستفادة من منصات ناضجة ومُجرّبة يمكن أن يختصر سنوات من الجهد ويُقلّل المخاطر بشكل كبير، مع ضرورة التكييف مع الخصوصيات المحلية واللغوية والثقافية.
خارطة طريق مقترحة: “المرفق الصحي الذكي“
بناءً على المعطيات الحالية، نضع التوصيات التالية أمام صُنّاع القرار في وزارة الصحة الكويتية:
المرحلة الأولى (قصيرة المدى — 12 شهراً): تشكيل لجنة وطنية متخصصة للذكاء الاصطناعي الصحي تضم ممثلين عن الوزارة والجامعات والقطاع الخاص، مع إجراء تقييم شامل لجاهزية البنية التحتية الرقمية في جميع المرافق الصحية. تشمل هذه المرحلة أيضاً إطلاق مشروع تجريبي (Pilot) في أحد المستشفيات الكبرى لتطبيق الذكاء الاصطناعي في التشخيص الإشعاعي — بالتركيز على صور الصدر والثدي كنقطة بداية — واستكمال نشر نظام السجلات الصحية الإلكترونية كأساس لجمع البيانات الموحدة.
المرحلة الثانية (متوسطة المدى — 24 شهراً): تطوير منصة بيانات صحية وطنية متكاملة تربط القطاعين العام والخاص، مع تطبيق أنظمة التنبؤ بالأمراض المزمنة في مراكز الرعاية الأولية، وإطلاق منصة طب عن بُعد ذكية مدعومة بالذكاء الاصطناعي، وتطبيق حلول إدارة المستشفيات الذكية في المستشفيات الرئيسية لتحسين تدفق المرضى وإدارة الموارد.
المرحلة الثالثة (طويلة المدى — 36 شهراً وما بعدها): التحول نحو نموذج “المنظومة الصحية الذكية” المتكاملة، مع إطلاق برنامج وطني للطب الشخصي الدقيق المبني على البيانات الجينومية والذكاء الاصطناعي، وتطوير مركز إقليمي لابتكارات الذكاء الاصطناعي الصحي يستقطب الشركات التقنية والباحثين، والسعي لأن تكون الكويت نموذجاً خليجياً في تطبيقات الصحة الرقمية الذكية.
بناء الكوادر: الاستثمار في رأس المال البشري الصحي الرقمي
التقنية وحدها لا تكفي. نجاح أي تحول رقمي في القطاع الصحي يعتمد على توفر كوادر بشرية تجمع بين الخبرة الطبية والسريرية والمعرفة بعلوم البيانات والذكاء الاصطناعي — وهو تقاطع معرفي نادر عالمياً. وزارة الصحة بحاجة إلى برنامج شامل لتأهيل أطبائها وممرضيها وإدارييها في مجال “المعلوماتية الصحية” (Health Informatics) والذكاء الاصطناعي الطبي، سواء عبر برامج تدريب مكثفة أو شراكات مع كلية الطب في جامعة الكويت ومعهد دسمان والمؤسسات الأكاديمية الدولية الرائدة.
كما يُمكن إطلاق “برنامج زمالة في المعلوماتية الصحية والذكاء الاصطناعي” يستقطب الكفاءات الكويتية الشابة من خريجي الطب والهندسة وعلوم الحاسب، ويُؤهلهم ليكونوا قادة التحول الرقمي الصحي. هذا الاستثمار في رأس المال البشري هو الضمانة الحقيقية لاستدامة التحول ومنع الاعتماد الكامل على مزوّدين خارجيين.
خاتمة
تمتلك وزارة الصحة في دولة الكويت منظومة صحية واسعة وحيوية تخدم ملايين البشر، وقد حققت إنجازات ملموسة في توسيع الخدمات الصحية وتحسين المؤشرات الصحية الأساسية على مدى عقود. لكن التحديات المتزايدة من ارتفاع معدلات الأمراض المزمنة والضغط على المرافق وتوقعات المرضى المتصاعدة والمنافسة الإقليمية تفرض ضرورة التحول نحو نماذج أكثر ذكاءً وابتكاراً.
الهدف ليس مجرد رقمنة السجلات أو أتمتة العمليات الروتينية، بل إعادة تعريف نموذج الرعاية الصحية بأكمله — من “النموذج التفاعلي” الذي ينتظر المرض ليعالجه، إلى “النموذج الاستباقي التنبؤي” الذي يتوقع المخاطر الصحية ويتدخل مبكراً. المقومات متوفرة: بنية تحتية رقمية آخذة في التطور، وقدرات مالية كبيرة، وكوادر طبية وهندسية مؤهلة، ورغبة وطنية في التحديث. ما ينقص هو الإرادة المؤسسية الحاسمة والرؤية الاستراتيجية الجريئة التي ترى في الذكاء الاصطناعي ليس مجرد أداة تقنية، بل رافعة لتحويل القطاع الصحي الكويتي إلى نموذج إقليمي يُحتذى.
صحة الإنسان لا تنتظر، والمستقبل ينتمي لمن يصنعه اليوم.
ملاحظة للقرّاء: في الجزء الثاني من هذه السلسلة، سنوسّع العدسة لنرصد كيف تتعامل وزارات ومؤسسات الصحة في دول مجلس التعاون الخليجي والمنطقة العربية مع ملف الذكاء الاصطناعي الصحي والتحول الرقمي — من تجربة “ملف” في الإمارات إلى مبادرات “نيوم” الصحية في السعودية — وأين تقف الكويت في سباق التحول الصحي الذكي الإقليمي.
هذا المقال هو الجزء الأول من سلسلة مكونة من ثلاثة أجزاء حول تحول القطاع الصحي نحو “المرفق الصحي الذكي“.
المراجع والمصادر الرئيسية:
* وزارة الصحة — الكويت (moh.gov.kw): البيانات التشغيلية والإحصاءات الرسمية.
* منظمة الصحة العالمية (WHO): تقارير الملف الصحي القُطري للكويت ومؤشرات الصحة العالمية.
* معهد دسمان للسكري: الأبحاث والدراسات المتعلقة بالأمراض المزمنة في الكويت.
* Numbeo Healthcare Index: مؤشرات جودة الرعاية الصحية المقارنة.
* Global Health Security Index: تقييم جاهزية الكويت للطوارئ الصحية.
* DeepMind Health / Google Health: وثائق المنصة ودراسات الحالة المنشورة.
* Tempus & Viz.ai: دراسات الحالة في الذكاء الاصطناعي الصحي.
* تقارير McKinsey وBoston Consulting Group: الدراسات المتعلقة بالذكاء الاصطناعي في القطاع الصحي.
* Bloomberg NEF: تقارير التحول الرقمي الصحي في منطقة الشرق الأوسط.
حول الكاتب:
م. محمد عباس: مستشار دولي في الذكاء الاصطناعي، يمتلك خبرة واسعة كمسؤول إقليمي سابق لنظم المعلومات في البنك الدولي والأمم المتحدة. يركز في كتاباته على تحليل الفجوات الرقمية واستراتيجيات البنية التحتية التكنولوجية في منطقة الشرق الأوسط وأفريقيا.


