كيف يمكن للذكاء الاصطناعي أن يُحدث نقلة نوعية في وزارة الصحة بدولة الكويت؟
من »السجلات الورقية« إلى »الرعاية الصحية الذكية«:

-
الجزء الثالث والأخير: البعد الدولي – أفضل الممارسات العالمية، والأطر الأخلاقية، وخارطة الطريق نحو »المرفق الصحي الذكي« (3/3)
بقلم – م. محمد عباس
مسؤول إقليمي سابق لنظم المعلومات بالبنك الدولي والأمم المتحدة
ومستشار الذكاء الاصطناعي
Moh148@gmail.com
من الرؤية الإقليمية إلى الأفق الدولي
في الجزأين السابقين من هذه السلسلة، شرّحنا واقع المنظومة الصحية في الكويت، واستعرضنا التجارب الإقليمية الرائدة في منطقة الخليج والشرق الأوسط وأفريقيا. واليوم، نختتم هذه الرحلة بالانطلاق نحو الأفق الدولي، لنستلهم من تجارب الدول الأكثر تقدماً في مسيرة التحول الصحي الرقمي. غير أن هذا الجزء لن يكتفي بعرض النماذج العالمية؛ بل سيُقدّم إجابات عملية للأسئلة الجوهرية التي طرحناها في نهاية الجزء الثاني: ما الأطر الأخلاقية والقانونية الضرورية؟ وكيف يمكن بناء منظومة متكاملة من الكوادر والشركات والبيئة البحثية؟ وما خارطة الطريق العملية التي يمكن للكويت اتباعها للوصول إلى »المرفق الصحي الذكي«؟
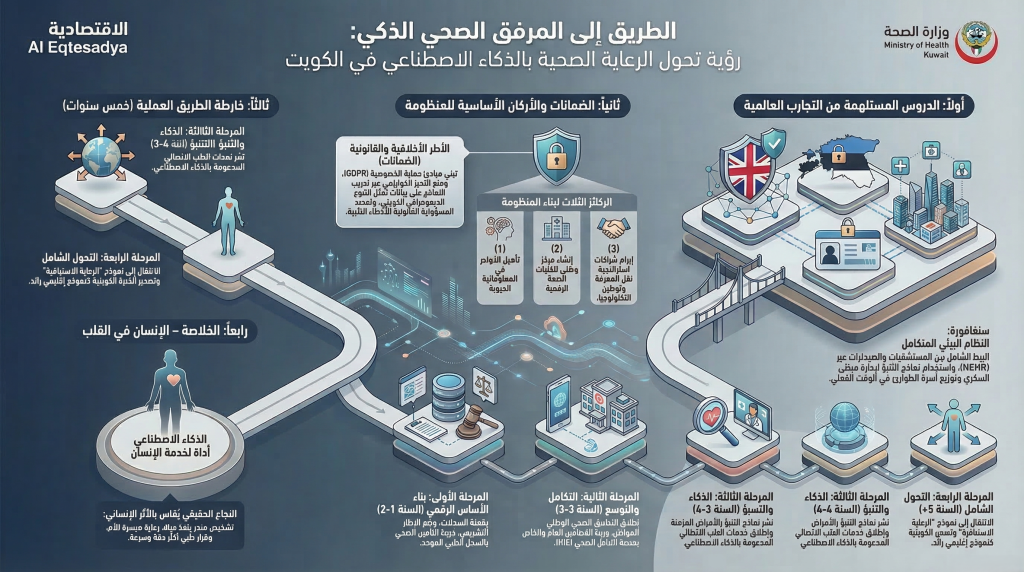
أولاً: المملكة المتحدة – NHS ودروس التحول على نطاق وطني
تُعدّ هيئة الصحة الوطنية البريطانية (NHS) من أكبر أنظمة الرعاية الصحية الممولة حكومياً في العالم، وتجربتها في التحول الرقمي كنز من الدروس، سواء من نجاحاتها أو من إخفاقاتها.
البنية التحتية والسجل الموحد: أطلقت NHS تطبيق »NHS App« الذي أتاح للمواطنين الوصول إلى سجلاتهم الطبية وحجز المواعيد وطلب الوصفات الإلكترونية. وتعمل حالياً على بناء منصة »Federated Data Platform« لتوحيد البيانات الصحية عبر الأنظمة المختلفة، بما يُتيح للذكاء الاصطناعي الوصول إلى بيانات شاملة وموثوقة دون المساس بمبدأ اللامركزية.
تطبيقات الذكاء الاصطناعي: يُمثّل تعاون مستشفى »Moorfields Eye« مع شركة DeepMind التابعة لـ Google نقطة تحوّل تاريخية في الذكاء الاصطناعي الطبي، إذ طوّرت هذه الشراكة نموذجاً يُشخّص أمراض العين عبر تحليل صور الشبكية بدقة تُعادل أفضل الأطباء المتخصصين، مع قدرة مبكرة على التنبؤ بخطر فقدان البصر قبل ظهور أعراضه. كما تُستخدم خوارزميات الذكاء الاصطناعي لتحسين جدولة المواعيد وتقليص قوائم الانتظار التي تُعدّ أحد أبرز التحديات التشغيلية للهيئة.
الدرس المستفاد: التحول الرقمي في الأنظمة الكبيرة يستلزم صبراً استراتيجياً وإدارة تغيير فعّالة. إن مقاومة التغيير من الكوادر الصحية تحدٍّ حقيقي لا يقل أهمية عن التحدي التقني، وتجاوزه يستوجب الاستثمار العميق في التدريب وبناء ثقافة رقمية مؤسسية متينة.
ثانياً: إستونيا – نموذج الدولة الرقمية الأكثر إلهاماً
قد تبدو إستونيا، بعدد سكانها البالغ نحو 1.3 مليون نسمة، بعيدة المقارنة مع دول أكبر حجماً. إلا أن تجربتها في بناء منظومة صحية رقمية متكاملة هي الأكثر إلهاماً على مستوى العالم، لجرأة تصميمها وعمق تنفيذها وثقة مواطنيها بها.
البنية التحتية الشاملة: منذ عام 2008، تمتلك إستونيا سجلاً طبياً إلكترونياً موحداً يُغطي 99% من مواطنيها. يقوم النظام على »X-Road«، وهو بروتوكول تبادل بيانات آمن يربط جميع مؤسسات الدولة الصحية والحكومية والمالية ببنية موزعة تضمن السيادة على البيانات وتمنع الاختراق المركزي. ويستطيع الطبيب في أي مستشفى إستوني الاطلاع فورياً على كامل التاريخ الطبي للمريض، مما يُلغي تكرار الفحوصات ويرفع جودة القرار الطبي.
مبدأ »السيادة الرقمية للمواطن«: يحق لكل مواطن إستوني الاطلاع على ملفه الصحي الكامل بشكل فوري، والأهم من ذلك، معرفة مَن اطّلع على بياناته ومتى ولأي غرض. هذا المبدأ بنى ثقة جوهرية بين المواطن والدولة، وجعل الرقمنة مقبولة اجتماعياً لا مفروضة قسراً.
الدرس المستفاد: نجاح التحول الرقمي في الصحة مرتبط ارتباطاً وثيقاً بمنح المواطن ثقة حقيقية وشفافية كاملة في إدارة بياناته الشخصية. هذه الثقة ليست رفاهية أخلاقية، بل ضرورة عملية لنجاح أي منظومة بيانات صحية وطنية؛ إذ إن أي خرق للثقة العامة كفيل بتحويل التقنية المفيدة إلى موضع شك وعزوف.
ثالثاً: سنغافورة – النظام البيئي الصحي الذكي المتكامل
تُمثّل سنغافورة النموذج الأقرب إلى ما تطمح إليه دول الخليج: دولة تجمع بين الموارد المالية والإرادة السياسية والتخطيط المنهجي لبناء منظومة صحية من الطراز الأول.
البنية التحتية والسجل الوطني: تمتلك سنغافورة منصة »HealthHub« التي تُتيح للمواطنين الوصول إلى سجلاتهم الطبية، وإدارة مواعيدهم، وتلقّي نتائج الفحوصات، والتفاعل مع مقدمي الخدمة. وتقوم المنصة على »السجل الإلكتروني الوطني للصحة« (NEHR) الذي يربط المستشفيات الحكومية والعيادات والصيدليات في منظومة بيانات متكاملة.
تطبيقات الذكاء الاصطناعي: طوّرت سنغافورة نموذجاً رائداً لإدارة مرضى السكري، إذ يستخدم الذكاء الاصطناعي للتنبؤ بالمضاعفات وتخصيص خطط الرعاية لكل مريض بحسب ملفه الصحي الفردي. كما يُستخدم الذكاء الاصطناعي في تشخيص اعتلال الشبكية السكري عبر تصوير قاع العين في عيادات الرعاية الأولية، مما وسّع نطاق الفحص الوقائي بشكل درامي بتكلفة أقل بكثير من النموذج التقليدي. وعلى صعيد إدارة المستشفيات، تُستخدم نماذج التنبؤ لإدارة الطاقة الاستيعابية وتحسين توزيع أسرّة الطوارئ في الوقت الفعلي.
الدرس المستفاد: التكامل الثلاثي بين التأمين الصحي المتطور والسجل الطبي الموحد والخدمات الرقمية الموجهة للمواطن ينتج منظومة قادرة على تبني الذكاء الاصطناعي بشكل منهجي وقابل للتوسع، عوضاً عن التجارب المتفرقة التي لا ترقى إلى مستوى الأثر الوطني.
رابعاً: الأطر الأخلاقية والقانونية – الضمانات غير القابلة للتفاوض
إن الحديث عن الذكاء الاصطناعي في الصحة دون التطرق إلى الأطر الأخلاقية والقانونية هو كالحديث عن الدواء دون الجرعة والآثار الجانبية. تتعامل الرعاية الصحية مع أكثر البيانات حساسية في حياة الإنسان، وبالتالي فإن ضمانات الحماية يجب أن ترقى إلى مستوى هذه الحساسية.
حوكمة البيانات وحماية الخصوصية: يُرسي قانون حماية البيانات الأوروبي (GDPR) معياراً دولياً مرجعياً لا غنى عنه. المبادئ الجوهرية التي يجب أن تتبناها الكويت تشمل: الحصول على موافقة صريحة ومستنيرة من المريض قبل استخدام بياناته، وتقليص البيانات المجمّعة إلى الحد الضروري لكل غرض، وضمان سلامتها وسريتها وعدم استخدامها لأغراض تجارية دون إذن، فضلاً عن حق المريض في الاطلاع على بياناته وتصحيحها وحتى حذفها.
حوكمة الذكاء الاصطناعي ومنع التحيز الخوارزمي: يُعدّ قانون الذكاء الاصطناعي الأوروبي (EU AI Act) أول تشريع شامل لتنظيم الذكاء الاصطناعي، ويُصنّف التطبيقات الطبية ضمن التطبيقات »عالية الخطورة« التي تستوجب رقابة مسبقة وصارمة. والتحيز الخوارزمي خطر حقيقي لا ينبغي الاستهانة به؛ فالذكاء الاصطناعي المدرَّب على بيانات غير تمثيلية قد يُعطي نتائج أقل دقة لفئات سكانية بعينها. لذا يجب أن تُدرَّب النماذج المستخدمة في الكويت على بيانات تعكس التنوع الديموغرافي الحقيقي للمجتمع الكويتي.
المسؤولية القانونية والإطار التنظيمي: من الضروري وضع إطار قانوني واضح يُحدد المسؤولية في حال وقوع خطأ طبي ناجم عن توصية ذكاء اصطناعي: هل يتحمل المسؤولية الطبيب المعالج أم الشركة المطوّرة أم المؤسسة الصحية؟ كما يُنصح بإنشاء »بيئة تجريبية تنظيمية« (Regulatory Sandbox) تُتيح اختبار تطبيقات الذكاء الاصطناعي في بيئة خاضعة للرقابة الكاملة قبل انتشارها على نطاق واسع، على غرار ما هو معمول به في سنغافورة والمملكة المتحدة.
خامساً: بناء المنظومة المتكاملة للكويت – الكوادر والشركات والبيئة البحثية
لا يكفي استيراد التكنولوجيا؛ فالتحول الحقيقي والمستدام يتطلب بناء منظومة وطنية متكاملة تقوم على ثلاثة أركان متشابكة.
الركيزة الأولى – الكوادر البشرية: يجب أن يشمل بناء القدرات البشرية مستويات متعددة؛ تأهيل الكوادر الصحية الحالية من أطباء وممرضين وإداريين على فهم تطبيقات الذكاء الاصطناعي وآليات التعامل معها بشكل نقدي وواعٍ، وبناء قدرات متخصصة في »المعلوماتية الحيوية« (Bioinformatics) و»معلوماتية الصحة« (Health Informatics)، وإنشاء تخصصات أكاديمية مشتركة بين جامعة الكويت وكليات الصحة في الذكاء الاصطناعي الطبي وعلوم البيانات الصحية.
الركيزة الثانية – البيئة البحثية والابتكارية: تحتاج الكويت إلى إنشاء »مركز وطني لتقنيات الصحة الرقمية« يعمل كحلقة وصل بين الجهات الصحية الحكومية والجامعات والقطاع الخاص، ويتولى تقييم التقنيات وإجراء الدراسات الإكلينيكية وبناء قاعدة بيانات وطنية للبحث والتطوير. كما يمكن إنشاء صندوق استثماري مخصص لدعم الشركات الناشئة في مجال التكنولوجيا الصحية (HealthTech)، لاستقطاب المواهب الكويتية في هذا الميدان الحيوي.
الركيزة الثالثة – الشراكات الاستراتيجية بين القطاعين: تجربة الإمارات في التعاون مع شركات عالمية كبرى تُقدّم نموذجاً للاحتذاء به. يمكن للكويت إبرام شراكات استراتيجية مع كبرى الشركات التقنية العالمية مع اشتراط نقل المعرفة وبناء القدرات المحلية وتوطين جزء من التطوير، بدلاً من الاكتفاء بشراء المنتجات الجاهزة التي تُفقد الجهات الوطنية القدرة على التكيف والتطوير المستقل.
سادساً: خارطة طريق الكويت العملية نحو »المرفق الصحي الذكي«
استناداً إلى كل ما تقدّم من تجارب دولية وإقليمية وتحليل للواقع المحلي، يمكن اقتراح خارطة طريق من أربع مراحل متتالية ومتكاملة:
المرحلة الأولى – بناء الأساس الرقمي (السنة الأولى والثانية): تشمل إطلاق مشروع وطني لرقمنة السجلات الطبية وتوحيدها في منصة مركزية مماثلة لـ»ملفّي« الإماراتية، ووضع الإطار التشريعي لحماية البيانات الصحية، وربط منظومة التأمين الصحي بالسجل الطبي الموحد، وإطلاق برامج تدريب مكثفة للكوادر الصحية على الأنظمة الجديدة.
المرحلة الثانية – التكامل والتوسع (السنة الثانية والثالثة): ربط جميع المستشفيات والعيادات الحكومية والخاصة بمنصة التبادل الصحي (HIE)، وإطلاق التطبيق الصحي الوطني للمواطن مع إتاحة الوصول الكامل لسجله الطبي، وإنشاء المركز الوطني لتقنيات الصحة الرقمية، وتطوير أولى تطبيقات الذكاء الاصطناعي في التشخيص الإشعاعي.
المرحلة الثالثة – الذكاء والتنبؤ (السنة الثالثة والرابعة): نشر نماذج الذكاء الاصطناعي للتشخيص المبكر وإدارة الأمراض المزمنة، وتطبيق منظومة التحليل التنبؤي لصحة السكان لتوجيه السياسات الصحية بالأدلة، وإطلاق خدمات الطب الاتصالي المدعومة بالذكاء الاصطناعي للوصول إلى المناطق التي تعاني شُحَّ الكوادر الطبية المتخصصة.
المرحلة الرابعة – التحول الشامل (السنة الخامسة وما بعدها): التحوّل نحو نموذج »الرعاية الاستباقية« المبنية على البيانات والتنبؤ بدلاً من الاستجابة للمرض بعد وقوعه، وتطوير نماذج ذكاء اصطناعي مدرَّبة بصورة خاصة على البيانات الكويتية والخليجية، وتحوّل الكويت من مستورد للتكنولوجيا الصحية إلى نموذج إقليمي يُصدّر التجربة ويُشارك الخبرة مع دول المنطقة.
خاتمة السلسلة: الإنسان في قلب الثورة التقنية
في رحلتنا عبر أجزاء هذه السلسلة الثلاثة، استعرضنا الواقع وقرأنا التجارب واستخلصنا الدروس. لكن ثمة حقيقة جوهرية يجب أن تبقى راسخة في كل هذا المشهد التقني المتسارع: الذكاء الاصطناعي ليس غاية في حد ذاته، بل هو أداة في خدمة إنسان.
إن المريض الذي ينتظر في مستشفيات الكويت، والطبيب الذي يسعى لتقديم أفضل رعاية ممكنة، والممرضة التي تُمضي ساعات طويلة في خدمة الآخرين، هؤلاء هم قلب المنظومة الصحية، والذكاء الاصطناعي ينبغي أن يخدمهم جميعاً. النجاح الحقيقي للمنظومة الصحية الذكية لا يُقاس بعدد الخوارزميات المُنشرة أو التطبيقات المُطلقة، بل بالأثر الإنساني الملموس: مريض تم تشخيصه مبكراً فنجا من مضاعفات مزمنة، وأُمٌّ تلقّت الرعاية المناسبة عبر تطبيق ذكي، وطبيب استطاع بفضل البيانات اتخاذ قرار علاجي أكثر دقة وسرعة.
الكويت تمتلك الموارد والكفاءات والإرادة لتكون في طليعة هذه الثورة الصحية في المنطقة. المسألة لم تعد »هل نتبنى الذكاء الاصطناعي؟« فالإجابة باتت محسومة. المسألة الحقيقية هي: »كيف نتبناه بصورة استراتيجية وأخلاقية ومستدامة؟«. وهذا بالضبط ما حاولت هذه السلسلة تقديمه، أملاً في أن تُسهم ولو بصورة متواضعة في إثراء النقاش حول مستقبل الرعاية الصحية في الكويت.
المراجع والمصادر الرئيسية:
– هيئة الصحة الوطنية البريطانية (NHS): تقارير التحول الرقمي ومبادرة »NHS App« والوثائق الرسمية المتعلقة بـ»Federated Data Platform«.
– شراكة Moorfields/DeepMind: الأبحاث المنشورة في مجلة Nature Medicine حول نموذج تشخيص أمراض العين بالذكاء الاصطناعي.
– منظومة الصحة الرقمية الإستونية (E-Health): الوثائق الرسمية لوزارة الشؤون الاجتماعية الإستونية وبروتوكول تبادل البيانات X-Road.
– وزارة الصحة السنغافورية: التقارير الرسمية حول منصة »HealthHub« والسجل الوطني للصحة (NEHR) وتطبيقات الذكاء الاصطناعي في إدارة الأمراض المزمنة.
– قانون الذكاء الاصطناعي الأوروبي (EU AI Act): الوثائق الرسمية للبرلمان الأوروبي والمفوضية الأوروبية المتعلقة بتصنيف التطبيقات الطبية.
* اللائحة العامة لحماية البيانات (GDPR): الإطار القانوني الأوروبي لحماية البيانات الشخصية وتطبيقاته في القطاع الصحي.
– منظمة الصحة العالمية (WHO): وثيقة »Ethics and Governance of Artificial Intelligence for Health« (2021).
– تقارير ودراسات منشورة: أبحاث صادرة عن مؤسسات مثل McKinsey وDeloitte والمنتدى الاقتصادي العالمي (WEF) حول مستقبل الذكاء الاصطناعي في الرعاية الصحية.
حول الكاتب:
م. محمد عباس: مستشار دولي في الذكاء الاصطناعي، يمتلك خبرة واسعة كمسؤول إقليمي سابق لنظم المعلومات في البنك الدولي والأمم المتحدة. يركز في كتاباته على تحليل الفجوات الرقمية واستراتيجيات البنية التحتية التكنولوجية في منطقة الشرق الأوسط وأفريقيا.




